Причины заболевания
Современной медициной достигнут определенный прогресс в понимании молекулярных и биохимических механизмов болезни Паркинсона. Несмотря на это исинные причины возникновения данного заболевания точно неизвестны. Считается, что болезнь Паркинсона развивается в результате нарушения процесса выработки дофамина —вещества, служащего для передачи нервных импульсов в мозге. Вследствие этого, происходит нарушение функции клеток, которые отвечают за движения человека.
Предрасположенность к заболеванию часто передается по наследству (первичный паркинсонизм).
Ученые выявили уже несколько генов, приводящих к заболеванию в молодом возрасте. Вообще же, эта болезнь появляется чаще после 50-ти.
Причинами вторичного паркинсонизма, по существующим гипотезам, могут быть, как внешние и внутренние токсины, так и свободные радикалы. Последние окисляют молекулы клеток, содержащие железо, нарушая деятельность клеток.
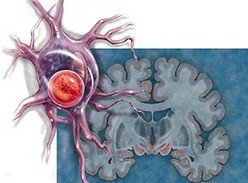
Замечено, что у больных этой болезнью уровень железа в головном мозге превышает норму, особенно в структуре, называемой черной субстанцией. В ее клетках вырабатывается допамин, отвечающий за передачу импульса от черной субстанции к полосатому телу.
Окисление нарушает выработку допамина, за счет чего клетки полосатого тела начинают работать бесконтрольно. Клинически это приводит к двигательным нарушениям, характерным для этого заболевания.
Клинические проявления дрожательного паралича и синдрома паркинсонизма возникают в результате:
- перенесенных острых и хронических инфекций нервной системы (эпидемический энцефалит Экономо, клещевой, вирусный и другие виды энцефалитов);
- тяжелых и повторных черепно-мозговых травм;
- церебрального атеросклероза, сосудистых заболеваний головного мозга, опухолей, травм нервной системы;
- старения, так как с возрастом снижается количество мозговых нейронов. Кажды 10 лет жизни человек теряет 8% нейрона. Однако, компенсаторные возможности мозга настолько велики, что симптомы парконсонизма проявляются лишь при потере 80% нейронной массы;
- длительного использования препаратов фенотиазинового ряда (аминазин, трифтазин), производных раувольфии, метилдофа — лекарственный паркинсонизм;
- острой или хронической интоксикации окисью углерода и марганца;
- курения.
В возникновении акинетико-ригидного синдрома может иметь значение наследственно обусловленное нарушение обмена катехоламинов в мозге или неполноценность ферментных систем, контролирующих этот обмен. Часто выявляется емейный характер заболевания при аутосомно-доминантном типе наследования. Подобные случаи относят к болезни Паркинсона. Различные экзо— и эндогенные факторы (атеросклероз, инфекции, интоксикации, травмы) способствуют проявлению генуинных дефектов в механизмах обмена катехоламинов в подкорковых ядрах и возникновению заболевания.
Потекает болезнь Паркинсона в разных формах:
- первая форма — идиопатическая — когда процесс выработки переносчиков нервных импульсов в мозге головы пациента претерпевает разбалансировку, поражая при этом подкорковую структуру;
- вторая форма болезни Паркинсона — симптоматическая — когда подкорковая структура поражается нарушениями травматического или токсического характера, при дегенеративных заболеваниях нервной системы человека, или при инфекционных заболеваниях центральной нервной системы.
Симптомы и протекание заболевания
Признаки развития болезни Паркинсона очень разнообразны и характерны для данного заболевания. Распознать развитие паркинсонизма можно по таким характерным симптомам:
- Снижение двигательной активности (олигокинезия).
- Замедленность движений (брадикинезия).
- Отсутствие мимики (амимия), маскообразное лицо. Лицо человека становится менее выразительным, поскольку мимические мышцы неподвижны. Иногда это безразличное выражение ошибочно принимают за проявление депрессии, хотя у многих людей с болезнью Паркинсона она действительно развивается. Постепенно лицо приобретает отсутствующее выражение с характерными особенностями: приоткрытым ртом и редким миганием. Часто наблюдается слюнотечение и поперхивание, поскольку неподвижность мышц лица и горла затрудняет глотание.
- Общая скованность.
- Монотонность, снижение звучности речи (брадилалия). Люди с болезнью Паркинсона обычно говорят монотонно, нередко запинаясь, поскольку им трудно четко произносить слова.
- Наклон туловище вперед (так называемая поза просителя).
- Руки, как правило, согнуты и прижаты к туловищу.
- При ходьбе руки неподвижны (ахейрокинез).
- Характерно паркинсоническое «топтание на месте» прежде чем начать движение.
- Шаги у больного становятся мелкими.
- Пропульсия — характерное нарушения походки, когда больной при движении начинает двигаться все быстрее и в итоге может даже упасть.
- Ретропульсия — при толчке больного в грудь он начинает двигаться назад.
- Латеропульсия — если больного подтолкнуть, он начинает двигаться в сторону. Все эти нарушения связаны с рассогласованной работой мышц.
- Симптом «зубчатого колеса» — так проявляется мышечная ригидность. Обнаружить его можно при вращении конечностей в суставной плоскости.
- Изменения почерка (микрография).
- Тремор (дрожание) пальцев кисти, головы, нижней челюсти. Обычно наблюдается дрожание пальцев, рук, но симптом может распространяться и на другие части тела. Симптом лучше всего заметен во время отдыха. Интенсивность дрожания может усугубляться при возникновении эмоциональных состояний. Тремор при болезни Паркинсона отличается от старческого тремора наличием ригидности.
- Вегетативные расстройства (повышенное салообразование на лице, усиление слюноотделения, шелушение кожных покровов, повышенная жирность кожи, избыточная потливость).
- Психические расстройства (нарушения) — мыслительный процесс заторможен, пациент теряет внимательность, становится апатичным и малодушным.
- Зрительные расстройства: уменьшение количества мигательных движений, судорожное мигание или сокращение круговой мышцы глаза и века, судорога взора (непроизвольный поворот глаз кверху с продолжительным (до нескольких минут) удерживанием их в этом положении); симптом кукольных глаз — при наклоне головы вперёд глазные яблоки движутся вверх, при откидывании головы глазные яблоки опускаются.
- Частые падения: возникают из-за развившейся неустойчивости пациента (вследствие возникшего повышенного мышечного тонуса и малоподвижности рук, которые в норме помогают балансировать и удерживать равновесие).
- Эмоциональные нарушения: склонность к ворчливости, подавленное настроение.
- Запоры, снижение артериального давления, недержание мочи и кала, половая дисфункция.
- Головные боли.
- Боли в конечностях.
- Головокружение.
- Шум в голове.
- Снижение памяти.
Формы
Различают:
- классическую болезнь Паркинсона — первые симптомы проявляются в возрасте 55-60 лет;
- болезнь Паркинсона с ранним началом — первые симптомы проявляются в возрасте до 40 лет;
- ювенильную (юношескую) болезнь Паркинсона — первые симптомы проявляются в возрасте до 20 лет.
По преобладанию симптомов выделяют следующие формы заболевания:
- дрожательную — больше всего проявляется дрожание в руках и ногах;
- акинетико-ригидную — больше всего проявляется мышечная скованность, повышенный мышечный тонус;
- смешанную — в равной степени выявляются признаки дрожания и повышенного мышечного тонуса.
Течение и прогноз. Заболевание неуклонно прогрессирует. Исключение составляют некоторые формы, обусловленные лекарственными интоксикациями (при отмене препаратов может наступить улучшение состояния). Общепризнано, что лечение в начальной стадии позволяет уменьшить выраженность симптомов, замедлить прогрессирование заболевания. В поздних стадиях лечебные мероприятия менее эффективны. Заболевание приводит к инвалидизации в течение нескольких лет. Даже лечение леводопой в настоящее время замедляет течение на непродолжительное время. Это подтверждает положение, что в основе заболевания лежит не только первичный биохимический дефект, но и еще не изученный нейропатологический процесс.
Осложнения:
- Пневмония — данное заболевание может развиться из-за проблемы с жеванием и глотанием. Частички пищи, жидкость или слюна могут попадать в легкие и приводить к развитию инфекции.
- Пролежни — отсутствие возможности двигаться, может привести к развитию пролежней.
- Меланома (рак кожи) — по причинам, которые не до конца ясны, люди с болезнью Паркинсона подвержены развитию рака кожи. Поэтому при болезни Паркинсона, нужно обязательно пользоваться кремами от солнца.
Лечение заболевания
Пути лечения болезни Паркинсона существенно различаются на ранних и поздних стадиях заболевания, поэтому их стоит рассматривать раздельно.
- Лечение болезни Паркинсона на ранних ее стадиях.
Ранее диагностирование болезни Паркинсона не всегда означает незамедлительное начало какой-либо лекарственной терапии. Для определения сроков начала лекарственного лечения необходимо учитывать тяжесть заболевания, продолжительность заболевания, темп его прогрессирования, любые сопутствующие заболевания, а также «личные факторы» (профессиональное, социальное и семейное положение пациента, психическое состояние, особенности личности и т.д.). Цель такой терапии — восстановление (достаточный регресс) нарушенных функций посредством минимально возможных доз. Лекарственная терапия на ранней стадии болезни Паркинсона подразумевает использование препаратов, увеличивающих синтез дофамина в мозге, стимулирующих его выброс и блокирующих обратное его поглощение, угнетающих распад дофамина, стимулирующих дофаминовые рецепторы и препятствующие гибели нейронов. К таким препаратам относятся амантадин, селективные ингибиторы МАО-В (селегилин и др.), агонисты дофаминовых рецепторов (пирибедил, прамипексол и др.). Допускается применение вышеуказанных препаратов как в виде монотерапии (чаще), так и в различных комбинациях. Вышеперечисленные препараты значительно уступают по эффективности препаратам леводопы, однако для лечения болезни Паркинсона на ранних стадиях они вполне подходят.
Теоретически на ранних стадиях болезни Паркинсона агонисты дофаминовых рецепторов способны отсрочить назначение леводопы, а на поздних стадиях — снизить ее дозу. Однако не в их пользу говорит большое количество побочных эффектов (язва желудка, ортостатическая гипотензия, психические нарушения, эритромелалгия, ретроперитонеальный фиброз и др.) и способность снижать чувствительность постсинаптических дофаминовых рецепторов. Четкие критерии, определяющие оптимальное время начала лечения препаратами леводопы, отсутствуют. Тем не менее, следует учитывать возраст пациента (по возможности после 60-70 лет), избегать раннего назначения леводопы, при подборе дозы ориентироваться на «откликаемость» пациента на препарат, улучшений в его профессиональной и социальной деятельности.
- Лечение болезни Паркинсона на поздних ее стадиях.
В независимости от характера течения болезни Паркинсона обязательно происходит постепенная трансформация клинической картины заболевания. Со временем прогрессируют уже присутствующие нарушения и появляются новые, большинство из которых с трудом поддается терапии, оказывая тем самым сильное стрессорное воздействие на пациента. Кроме этого, меняется привычный эффект от леводопы — снижается эффективность препарата, нарастают лекарственные дискинезии (как результат гиперчувствительности дофаминовых рецепторов). Снижение эффективности терапии проявляется снижением срока лечебного действия каждой лозы леводопы. Формируется феномен «включения-выключения», единственным способом борьбы с которым становится постепенное повышение дозы леводопы, а это в свою очередь запускает порочный круг, порождающий новые проблемы, бороться с которыми становится все тяжелее.
Реальная помощь в данном случае может быть оказана двумя способами:
- назначение дополнительной дозы леводопы в целях сокращения интервалов между приемами;
- добавление в схему лечения ингибитора КОМТ и перевод пациента на терапию препаратом сталево.
Побочные эффекты терапии леводопой. Одно из проявлений снижения порога чувствительности к некоторым побочным эффектам — тенденция к появлению оральных (или иных) гиперкинезов на фоне симптомов гиперкинезии. Таким образом, в клинической картине болезни Паркинсона парадоксальным образом сочетаются симптомы избытка дофамина (оральные гиперкинезы) и его дефицита (гипокинезия). Снижение дозы леводопы в такой ситуации дает только временное устранение гиперкинеза, через некоторое время он появляется вновь. Ортостатическая артериальная гипотензия при болезни Паркинсона проявляется обычно относительно резким снижением артериального давления вскоре после приема леводопы. Таким побочным эффектом обладают и леводопа, и агонисты дофаминовых рецепторов, поэтому после определения причины побочного эффекта необходимо уменьшить дозу соответствующего препарата. Психические нарушения при болезни Паркинсона могут проявляться в виде депрессии, тревоги, апатии, зрительных галлюцинаций, ажитации. Кроме того, типично появление запоминающихся, ярких сновидений. Со временем все вышеперечисленные нарушения прогрессируют и рано или поздно проявляются и в состоянии бодрствования. Терапию таких психических нарушений необходимо проводить совместно с психиатром. Иногда достаточно избавить пациента от тревоги и страха, так как именно они провоцируют более грубые психические нарушения. Большинство лекарственных дискинезий проявляется на пике действия препарата. Наиболее надежный способ их устранения — уменьшение разовой дозы леводопы с сохранением суточной дозы препарата. Поэтому дробный прием малых доз леводопы — наилучший способ предотвращения дискинезий такого типа. В терминальной стадии болезни Паркинсона основные сложности связаны с кахексией, утратой способности к стоянию, ходьбе и самообслуживанию. В это время необходимо проведение целого комплекса реабилитационных мероприятий, направленных на обеспечение оптимальных условий для повседневной бытовой деятельности пациента. Следует помнить, что на поздних стадиях болезнь Паркинсона становится тяжелым бременем не только для самого пациента, но и для его семьи, членам которой может потребоваться не только терапевтическая, но иногда и специализированная помощь.
Для сохранения подвижности людям с болезнью Паркинсона рекомендуют обязательно продолжать выполнение повседневных действий, насколько это возможно, и регулярно делать физические упражнения. Физиотерапия и механические средства, например колесные опоры для ходьбы, также помогают больным сохранять физическую независимость. Показаны лечебная физкультура, подвижные занятия (танцы, ходьба, игры с мячом).
Пища, богатая клетчаткой, позволяет избегать запоров, которые могут возникать из-за неподвижности, дегидратации и приема некоторых лекарств. Пищевые добавки и мягкие слабительные способствуют регулярной работе кишечника. Особое внимание должно быть уделено полноценному питанию: поскольку мышечная ригидность нередко чрезвычайно затрудняет глотание, больному угрожает истощение.
Глубокая стимуляция мозга: в мозг вводят электроды, соединенные проводами со специальным устройством, которое человек всегда носит с собой. Импульсы через эти электроды стимулируют мозг, уменьшая симптомы болезни (тремор (мелкое дрожание конечностей, головы), скованность в мышцах конечностей и туловища)).
Хирургическое лечение — применяется при неэффективности медикаментозного лечения и грубом одностороннем дрожании.
- Паллидотомия — во время оперативного вмешательства проводится разрушение бледного шара, одной из структур стрио-паллидарной системы.
- Таламотомия — заключается в разрушении вентрального промежуточного ядра таламуса, что приводит к значительному снижению выраженности тремора у больных паркинсонизмом.
- Нейростимуляция — новейшая малоинвазивная методика лечения болезни Паркинсона. Суть метода заключается в том, что в область субталамического ядра головного мозга вводятся специальные электроды, которые проводят низкоамплитудные электрические разряды, продуцируемые нейростимулятором, который еще остается снаружи. Несколько недель проводится тестовая стимуляция в ходе которой оценивается эффективность метода, контролируется состояние пациента, его ощущения. При выраженном лечебном эффекте проводится следующий этап нейрохирургической операции, когда нейростимулятор имплантируется под кожу в области груди. После этого пациент с помощью специального регулятора может контролировать работу нейростимулятора в зависимости от собственных потребностей и самочувствия. Такой метод лечения болезни Паркинсона хорошо переносится пациентами, является безопасным и эффективным.
- Стереотаксическая радиохирургия — основана на применении излучения высокой мощности, которое концентрируется в один пучок, с помощью которого может осуществляться деструкция участков стрио-паллидарной системы. Стереотаксическая деструкция (разрушение) ядер таламуса (область мозга, через которую проходит вся чувствительность): операцию проводят с помощью специальной иглы, вводимой в мозг для разрушения переднебоковых ядер таламуса. После этой операции значительно уменьшаются симптомы заболевания (тремор, скованность в мышцах конечностей и туловища). Лечение осуществляется с применением современных радиотерапевтических установок, таких как Гамма-нож, Кибер-нож, протонного ускорителя.
- Транскраниальная магнитная стимуляция — метод основан на создании магнитного поля с помощью специального прибора, которое проходит через костную ткань и вызывает появление импульсов в нервных клетках головного мозга.
В последние годы для лечения паркинсонизма используется также имплантация эмбриональной ткани надпочечника в полосатое тело и пересадка стволовых клеток. Это новые эффективные методики, которые внедряются в практику мировых клиник.
Стереотаксические операции на подкорковых структурах применяются также и при других заболеваниях, сопровождающихся насильственными движениями (гемибаллизм, хореоатетоз, кривошея и некоторые другие).
Диагностика заболевания
- Анализ жалоб и анамнеза заболевания: как давно появилось дрожание в конечностях, замедленные движения, скованность в мышцах; усиливается ли тремор (мелкое дрожание конечностей, головы) в покое или при движениях; были ли в семье у кого-либо подобные жалобы или подобное заболевание; не связана ли профессиональная деятельность пациента с химическими вредностями (особенно с марганцем — металлом, способным токсически воздействовать на черную субстанцию (область головного мозга, которая отвечает за поддержание мышечного тонуса, обеспечивает координацию мышц-сгибателей и мышц-разгибателей)); не принимает ли пациент длительно лекарственные препараты (особенно некоторые противорвотные и успокоительные — они способны вызывать симптомы болезни Паркинсона, особенно часто тремор).
- Неврологический осмотр: выявление признаков неврологической патологии (тремора, скованности движений, повышенного мышечного тонуса, изменения походки).
- Фармакологический тест: пациенту назначают препарат, содержащий дофамин или его предшественников (вещества, из которых в головном мозге образуется дофамин). У пациента с болезнью Паркинсона это приведет к уменьшению симптомов.
- Осмотр психологом: выявление эмоциональных и интеллектуальных нарушений с помощью специальных шкал и анкет.
- МРТ (магнитно-резонансная томография) головного мозга: метод, позволяющий послойно изучить головной мозг, в том числе в области черной субстанции. При болезни Паркинсона наблюдаются изменения в области черной субстанции, что говорит о гибели клеток в ней. Возможна также консультация невролога.
Цены
| Заболевание | Ориентировочная цена, $ |
|---|---|
| Цены на диагностику мигрени | 7 060 - 8 260 |
| Цены на диагностику детской эпилепсии | 3 100 - 4 900 |
| Цены на шунтирование мозга при гидроцефалии | 33 180 |
| Цены на лечение болезни Паркинсона | 58 600 |
| Цены на лечение мигрени | 9 680 |
| Цены на диагностику бокового амиотрофического склероза | 6 550 |
| Цены на диагностику эпилепсии | 3 520 |
| Цены на реабилитацию после инсульта | 78 300 - 82 170 |
| Цены на лечение детской эпилепсии | 3 750 - 5 450 |
| Цены на лечение рассеянного склероза | 4 990 - 17 300 |
Видеоматериалы по теме


Материалы по теме
-
17 Ноя 2017Заболевания, вызванные расстройствами в работе нервной системы, часто сопровождаются нарушениями памяти и внимания. Вследствие этого пациенты могут забы...
-
14 Июл 2017В Израиле врачи клиники Сураски (Ихилов) теперь используют новую методику лечения болевого синдрома лицевых нервов. Это касается невралгии тройничного н...
-
14 Июл 2017Исследования нейродегенеративных заболеваний в последнее время стали активно развиваться на просторах Израиля. Усилия врачей наконец-то ознаменовались п...
-
13 Июл 2017Медицинский центр «Сорока» в конце 2015 года представил новый способ бороться с этим страшным заболеванием. Специалисты Израиля нашли новое решение, кот...
-
13 Июл 2017Болезнь Альцгеймера напрямую связана с постепенной потерей памяти. Научный прорыв в области лечения этой болезни сделали израильские специалисты, работа...
-
14 Июл 2017Получение и обработка данных о состоянии человека с заболеванием Паркинсона теперь возможна посредством новой мобильной технологии. Исследованиями занял...
-
14 Июл 2017Стволовые клетки — это не фантастика, а современный метод лечения, позволяющий улучшить состояние больного и изменить процесс течения заболевания.
-
13 Июл 2017В наши дни медицина весьма развита. Раскрыты загадки многих болезней и способы их лечения. Но некоторые заболевания так и остаются секретом для медиков....
-
13 Июл 2017В центре Асаф ха-Рофэ в Израиле работает самая большая и лучшая гипербалическая камера в Израиле и во всем мире.
-
13 Июл 2017В Израиле будут введены новые стандарты спинальной хирургии. Это станет возможным благодаря инновационным имплантатам для эндопротезирования, которые ре...