Причины заболевания
Синдром портальной гипертензии может развиться и у детей, и у взрослых. Он развивается при повышении давления в системе воротной вены. Это происходит из-за того, что по каким-либо причинам отток крови из воротной вены затруднен.
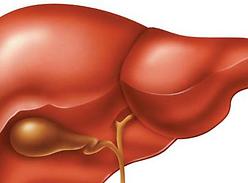
Воротная вена (V. portae) — толстая вена, в которой собирается кровь от всех непарных органов брюшной полости кроме печени. Она находится приблизительно на уровне второго поясничного позвонка, чуть правее срединной линии (вертикальной линии, условно проводимой по середине грудины). В печень она эту кровь приносит.
Система воротной вены состоит из двух сетей — первая сеть состоит из капилляров, по которым кровь приливает в воротную вену, а вторая находится в паренхиме печени. И если вена наполняется, кровь вынуждена искать другие пути. Эти пути называют анастомозами. Анастомозы расположены в кардиальном отделе желудка, в абдоминальном отделе пищевода, между верхними, средними и нижними ректальными венами и между околопупочными венами.
Примерно в 70 % всех случаев синдрома портальной гипертензии причина — цирроз печени. Однако есть и другие причины:
- врожденные и приобретенные аномалии сосудов печени;
- врожденные и приобретенные патологии нижней полой вены;
- онкологические заболевания печени;
- хронические заболевания печени (болезнь Вильсона-Коновалова, гемохроматоз, токсические повреждения печени, врожденный фиброз печени, хронический вирусный гепатит);
- некоторые гельминты.
Симптомы и протекание заболевания
Не всегда вспышка портальной гипертензии сопровождается появлением симптомов. Но, если имеется какое—либо заболевание печени, которое может привести к циррозу, то тогда шанс возникновения портальной гипертензии возрастает. Главными симптомами портальной гипертензии являются:
- желудочно-кишечное кровотечение: черный стул, рвота;
- асцит: скопление жидкости в брюшной полости;
- энцефалопатия: помутнение сознания, нарушение памяти из-за неправильной работы печени;
- сниженное содержание белых клеток крови: тромбоциты способствуют образованию сгустков крови, лейкоциты противостоят инфекции;
- гиперспленизм (увеличение селезенки, анемия, тромбоцитопения, лейкопения);
- печеночная недостаточность;
- боли, чувство тяжести, тошнота, запоры, метеоризм;
- отеки;
- возможно появление желтухи;
- эрозии и язвы желудка.
Врачи выделяют четыре формы синдрома портальной гипертензии:
- Предпеченочная форма возникает при врожденных аномалиях воротной вены (аплазия, гипоплазия, атрезия, заращение просвета вены) или при ее тромбозе, который может развиться при воспалительных заболеваниях органов брюшной полости или при сепсисе. Также эта форма может развиться при сдавлении вены опухолями или кистами.
- В 80 % случаев развития внутрипеченочной формы синдрома портальной гипертензии виноват цирроз печени. Реже эта форма развивается при рубцовых или склеротических процессах в ткани печени.
- Надпеченочная форма возникает при затруднении оттока крови из печеночных вен. Это может быть связано с их частичной или полной непроходимостью, например, при болезни Киари, или с аномалиями развития нижней полой вены, а также ее сдавлением опухолями или кистами. Также эта форма может развиться при перикардите или недостаточности трикуспидального клапана (клапан сердца, находящийся между правым предсердием и правым желудочком).
- Комбинированная форма развивается при тромбозе воротной вены у страдающего циррозом печени.
По уровню повышения давления в портальной системе выделяют:
- портальную гипертензию I степени, при которой давление 250-400 мм. вод. ст.;
- портальную гипертензию II степени, при которой давление 400-600 мм. вод. ст.;
- портальную гипертензию — III степени, при которой давление выше 600 мм. вод. ст.
Синдром портальной гипертензии опасен своими осложнениями — желудочно-кишечным кровотечением и печеночной комой.
Лечение заболевания
Цели лечения:
- Лечение источника заболевания.
- Профилактика и лечение возникнувших осложнений.
Задачи лечения:
- Снижение портального давления.
- Остановка кровотечения (если таковое имеет место).
- Возмещение кровопотерь.
- Восстановление коагуляционной способности крови.
- Лечение печеночной недостаточности.
Консервативное лечение:
- Диета.
- Питание дробное, рациональное.
- Питуитрин.
- Терлипрессин.
- Нитраты: нитроглиценрин, изосорбидадинитрат, изосорбидамононитрат).
- Бета-адреноблокаторы: пропранолол.
- Соматостатин, октреотид.
- Мочегонные средства: спиронолактон, фуросемид.
- Гемодез, полиглюкин.
- Лактулоза.
- Антибактериальная терапия.
Хирургическое лечение:
- Операция TIPS (трансъюгулярное внутрипеченочное портосистемное шунтирование). Хирург проводит наложение анастомоза между печеночной и воротной венами, что позволяет разгрузить портальную вену, тем самым обеспечив снижение давления в бассейне воротной вены.
- Операция Sugiura (деваскуляризация нижнего отдела пищевода, верхней зоны желудка) позволяет удалить «разбухшие» сосуды пищевода и желудка для предотвращения кровотечений.
- Трансплантация печени. Пересадка новой, здоровой печени вместо прежней, пораженной. Проводится после анализа совместимости и нахождения подходящего донора. Операция эффективна, в следствие того, что печень имеет огромную регенераторную способность.
Диагностика заболевания
Диагностика
- Анализ анамнеза заболевания и жалоб (когда (как давно) появилось увеличение печени и селезенки, боль и тяжесть в верхних отделах живота, тошнота, увеличение размеров живота, рвота с кровью, кровавый стул и другие симптомы, с чем пациент связывает их возникновение).
- Анализ анамнеза жизни. Есть ли у пациента какие-либо хронические заболевания, отмечаются ли наследственные (передаются от родителей к детям) заболевания, имеет ли пациент вредные привычки, принимал ли длительно какие-нибудь препараты, выявлялись ли у него опухоли, контактировал ли он с токсическими (отравляющими) веществами.
- Физикальный осмотр. При осмотре определяется желтушность кожи, увеличение размеров живота, наличие на коже туловища сосудистых звездочек (расширенных мелких сосудов), расширение и извитость сосудов живота (особенно околопупочной области — "голова медузы"). При пальпации (прощупывании) оценивается болезненность в различных отделах живота. При перкуссии (простукивании) определяются размеры печени и селезенки. Измерение температуры выявляет ее повышение в некоторых случаях инфекционных заболеваний. При измерении артериального давления может выявиться его понижение.
- Общий анализ крови выявляет снижение уровня тромбоцитов (кровяных пластинок, склеивание которых обеспечивает начальный этап свертывания крови), реже — всех клеток крови.
- Коагулограмма (анализ свертывающей и противосвертывающей систем крови) выявляет замедление образования кровяного сгустка за счет уменьшения количества факторов свертывания, которые образуются в печени.
- Биохимический анализ крови может не отличаться от нормы даже при выраженной портальной гипертензии. Изменения в биохимическом анализе крови связаны с заболеванием, которое вызвало портальную гипертензию. Определяется уровень аланинаминотрансферазы (АлАТ или АЛТ), аспартатаминотрансферазы (АсАТ или АСТ), гамма-глутамилтранспептидазы (ГГТ), щелочной фосфатазы (ЩФ), общего белка и его фракций (разновидностей), креатинина (показателя работы почек), электролитов (натрия, калия, кальция и др.). Все эти параметры с разных сторон характеризуют состояние печени и других внутренних органов.
- Определение маркеров (специфических показателей) вирусных гепатитов (воспалительных заболеваний печени, вызываемых особыми вирусами).
- Общий анализ мочи. Позволяет оценить состояние почек и мочевыводящих путей.
- Суточный диурез (объем мочи, выделяемой за сутки) и суточные потери белка оценивают у больных с наличием отеков и асцита (накопление свободной жидкости в брюшной полости).
- Фиброэзофагогастродуоденоскопия (ФЭГДС) — осмотр внутренней поверхности пищевода, желудка, двенадцатиперстной кишки при помощи эндоскопов (гибких оптических приборов). Позволяет выявить варикозное расширение вен (истончение стенки вены с образованием выпячивания) пищевода и желудка, наличие эрозий (поверхностных дефектов слизистой оболочки) и язв (глубоких дефектов слизистой оболочки) желудка.
- Ультразвуковое исследование (УЗИ) органов брюшной полости позволяет оценить размеры и структуру печени и селезенки, наличие свободной жидкости в брюшной полости, диаметр воротной вены, печеночных вен и нижней полой вены, выявить места сужения или сдавления сосудов.
- Ультразвуковая допплерография (исследование прямого и обратного кровотока по сосудам) печеночных и портальных вен. Метод позволяет выявлять зоны сужения сосудов и участки изменения направления кровотока, находить дополнительные образовавшиеся сосуды, оценивать объем крови в различных сосудах.
- Спиральная компьютерная томография (КТ) — метод, основанный на проведении серии рентгеновских снимков на разной глубине, который позволяет получить точное изображение исследуемых органов (печени, селезенки, сосудов брюшной полости).
- Магнитно-резонансная томография (МРТ) — метод, основанный на выстраивании цепочек воды при воздействии на тело человека сильных магнитов. Позволяет получить точное изображение исследуемых органов (печени, селезенки, сосудов брюшной полости).
- Рентген-контрастное исследование кровотока по различным сосудам (введение внутрь сосудов контраста — специального вещества, делающего сосуды видимыми на рентгене) позволяет оценить нарушения кровотока по воротной вене, печеночным и селезеночным венам, нижней полой вене.
- Чрескожная спленоманометрия (измерение давления в селезенке) определяет повышение давления в селезенке выше нормы. Нормой является 12,2 Паскаль или 120 миллиметров водного столба. Измерение давления в системе воротной вены. В норме оно составляет 5-10 миллиметров ртутного столба (мм рт. ст.). Диагноз портальной гипертензии ставится при повышении давления в системе портальной вены более 12 миллиметров ртутного столба.
- Эхокардиография (ЭхоКГ, ультразвуковое исследование сердца) используется при подозрении на патологию (заболевания) перикарда (околосердечной сумки) как причину портальной гипертензии.
- Пункционная биопсия печени (взятие кусочка печени для исследования) позволяет оценить структуру печени и установить диагноз.
- Эластография — исследование ткани печени, выполняемое с помощью специального аппарата для определения степени фиброза печени. Является альтернативой биопсии печени.
- Лапароскопия (метод осмотра органов брюшной полости при помощи оптических приборов, вводимых в брюшную полость через проколы передней брюшной стенки) выполняется в сложных случаях, позволяет получить информацию о внешнем виде органов брюшной полости и их соотношении.
- Гепатосцинтиграфия — метод исследования, при котором после введения радиофармпрепарата (диагностического средства, имеющего в составе радиоактивное вещество) оцениваются размеры и структура печени. При портальной гипертензии радиофармпрепарат накапливается не только в печени, но и в селезенке (в норме такого не происходит).
- Рентгенография органов грудной клетки (для выявления цирротического гидроторакса, то есть появления свободной жидкости в плевральной полости (щелевидном пространстве между листками плевры — оболочки, выстилающей грудную ктелку и покрывающей легкие)).
- При необходимости по назначению гастроэнтеролога или гепатолога для уточнения причины портальной гипертензии могут применяться специфические методы исследования, например, для выявления:
- шистосоматоза (тропического паразитарного заболевания, вызываемого плоскими червями) проводится исследование кала на наличие паразитов;
- туберкулеза (инфекционного заболевания, вызываемого особым микроорганизмом — микобактерией туберкулеза) проводятся кожные туберкулиновые пробы — внутрикожное введение антигенов (характерных белков) микобактерий туберкулеза для выявления антител к ним (белков организма, способных связывать чужеродные вещества для их уничтожения).
Цены
| Заболевание | Ориентировочная цена, $ |
|---|---|
| Цены на обследование при раке желудка | 5 730 |
| Цены на диагностику болезни Крона | 3 560 - 4 120 |
| Цены на диагностику рака желудочно-кишечного тракта | 4 700 - 6 200 |
| Цены на диагностику гепатита С | 5 700 - 6 300 |
| Цены на лечение рака фатерова соска | 81 600 - 84 620 |
| Цены на лечения рака прямой кишки | 66 990 - 75 790 |
| Цены на лечение рака поджелудочной железы | 53 890 - 72 590 |
| Цены на лечение рака пищевода | 61 010 - 81 010 |
| Цены на лечение рака желчного пузыря | 7 920 - 26 820 |
| Цены на лечение неспецифического язвенного колита | 5 670 |
| Цены на лечение рака желудка | 58 820 |
| Цены на диагностику и лечение желчнокаменной болезни | 9 000 - 11 950 |
| Цены на лечение гастроэнтерологических заболеваний | 4 990 - 8 490 |
| Цены на диагностику болезни Крона | 5 730 - 9 590 |
| Цены на лечение вирусного гепатита С и В | 5 380 - 7 580 |
| Цены на лечение рака желудочно-кишечного тракта | 4 700 - 6 200 |
Так как патологии очень различны, методы их лечения также существенно отличаются друг от друга. Сосудистая хирургия в Израиле проводит разнообразные операции по типу, уровню сложности и т.п. которые эффективно помогают устранить проблему и спасти жизнь человеку.
В Израиле можно сделать следующие операции в зависимости от вида заболевания.
При атеросклерозе коронарных артерий и ишемической болезни сердца проводят коронарную ангиопластику совмещенную со стенированием, а также аортокоронарное шунтирование. При атеросклерозе сонных артерий проводят их стенировние.
Аневризму аорты лечат с помощью стандартного протезирования, графт-стенирования, реконструкции корня аорты, клипирования аневризмы и т.д.
Излечить аневризмы и мальформации мозговых артерий помогает эндовазальная операция (обтурация специальными спиралями).
При варикозном расширении вен эффективными методами являются лазерная коагуляция, пенная склеротерапия, стриппинг и др.
Гемангиомы лечат путем удаления, склерозирующей терапии, криохирургии или лазерной хирургии.
Цены на процедуры в сосудистой хирургии в Израиле не очень высоки, поэтому лечение в клиниках этой страны столь популярно. Стоимость будет существенно отличаться в зависимости от метода лечения, используемого оборудования и препаратов, врача, клиники и множества других факторов. Вы можете отправить запрос, чтобы узнать данные для конкретно Вашего случая. Высокий уровень профессионализма врачей и использование передовых технологий гарантирует быстрое выздоровление.
Главная цель – скорейшее выздоровление пациента и восстановление его трудоспособности. Условия лечения создаются таким образом, чтобы пациент чувствовал себя совершенно комфортно – это хорошо влияет на процесс лечения.
Ориентировочные цены отделения кардиологии и кардиохирургии
| Заболевание | Ориентировочная цена, $ |
|---|---|
| Цены на протезирование митрального клапана в Израиле | 49 200 - 55 720 |
| Цены на лечение мерцательной аритмии | 22 720 - 36 310 |
| Цены на лечение гипертрофической кардиомиопатии | 39 420 |
| Цены на лечение аневризмы грудной части аорты | 101 279 - 112 279 |
| Цены на аортокоронарное шунтирование | 48 610 |
| Цены на диагностику гипертонической болезни | 5 630 |
| Цены на лечение аневризмы брюшной аорты | 71 960 - 74 960 |
| Цены на лечение ишемической болезни сердца | 9 260 - 23 110 |
Материалы по теме
-
14 Июл 2017Как правило, люди с больным сердцем и сосудами, вынуждены придерживаться строгой диеты, исключающей практически все жиры, богатые холестерином. Однако о...
-
13 Июл 2017Разработаны новые двухбалонные энтероскопы, позволяющие проводить точную диагностику тонкого кишечника при анемии, полипах, небольших опухолях.
-
13 Июл 2017Патологии в функционировании желудка, как правило, выявить очень сложно. Еще сложнее, диагностировать изменения, происходящие в желудке во время самого ...
-
13 Июл 2017Гепатит С и гепатит В – главные причины развития цирроза печени и рака печени, печеночной недостаточности. Более чем полмиллиарда людей мира инфицирован...
-
13 Июл 2017Современная медицина совершенствуется каждый день. Так сегодня существует три основных способа лечения опухолей (злокачественных).