 Сегодня торакальная хирургия является одной из наиболее активно развивающихся отраслей израильской медицины. Врачи данной специальности обладают не только богатым клиническим опытом, но и используют в своей практике самые современные медицинские технологии. Это позволяет выполнять различные малоинвазивные операции с быстрым восстановлением, производить комплексный подбор поддерживающей терапии и значительно улучшать качество жизни пациентам любых категорий.
Сегодня торакальная хирургия является одной из наиболее активно развивающихся отраслей израильской медицины. Врачи данной специальности обладают не только богатым клиническим опытом, но и используют в своей практике самые современные медицинские технологии. Это позволяет выполнять различные малоинвазивные операции с быстрым восстановлением, производить комплексный подбор поддерживающей терапии и значительно улучшать качество жизни пациентам любых категорий.
Наиболее универсальной операцией в данном медицинском направлении является пневмонэктомия. Она проводится для эффективного устранения различных патологий респираторной системы, и при грамотном выполнении позволяет значительно улучшить качество жизни пациента.
Высокий уровень клинического оснащения лучших израильских клиник Ихилов и Ассута, индивидуальный подход к каждому пациенту и высококлассные специалисты позволяют выполнять эту жизнеспасающую операцию с минимальными рисками.
Если вы сомневаетесь в том, безопасна ли пневмонэктомия в Израиле, отзывы от благодарных пациентов на профильных форумах помогут развеять сомнения.
Пневмонэктомия легкого: показания к операции
Удаление лёгкого является радикальной операцией, и необходимость в ней возникает в случае, если болезнь пациента активно прогрессирует и представляет прямую угрозу жизни.
Наиболее частыми жизнеугрожающими состояниями, требующих немедленной пневмонэктоми являются:
- Прогрессирующая бронхоэктатическая болезнь с нагноением – риск развития генерализованного сепсиса или закупорки ствола легочной артерии бактериальным тромбом
- Кисты лёгкого – критическое снижение функционального потенциала лёгкого и риск развития спонтанного пневмоторакса
- Распространённый фиброзно-кавернозный туберкулёз лёгких –критическое снижение функциональности органа и эпидемиологическая опасность для окружающих
- Рак бронха или лёгкого – нарушение проходимости дыхательных путей, риск развития пневмоторакса, отдалённые очаги метастазирования
- Гнойное поражение плевры – сепсис, формирование плевральных спаек, высокий риск спонтанного разрыва легочной ткани
Торакальные хирурги клиник Ихилов и Ассута адекватно и всесторонне оценивают риски, которые возникают на фоне протекания заболевания. Решение о проведении операции принимается после проведения консилиума, состоящего из трёх специалистов – лечащего врача, анестезиолога и заведующего отделением торакальной хирургии. Пациенту освещаются все возможные варианты операции, из которых он выбирает для себя наиболее приемлемый.
Удаление легкого в Израиле: виды операции
Торакальные хирурги израильских клиник Ихилов и Ассута классифицируют пневмонэктомию по следующим параметрам:
По доступу к органу:
- Торакоскопическое вмешательство – малоинвазивная операция, осуществляемая с помощью эндоскопического оборудования. В плевральную полость вводятся проводники, образующие «канал» для оптической системы, манипуляторов и электроскальпеля. Под видеоконтролем хирург производит удаление патологического очага или органа целиком. Одним из весомых плюсов данного вмешательства является короткий послеоперационный период (до 7 дней).
- «Открытая» операция на органах грудной клетки – доступ к лёгким осуществляется через срединную торакальную линию (путём распила грудины) или через формирование костального окна – иссечение части рёберной дуги в переднебоковом отделе грудной клетки. Открытая пневмонэктомия в Израиле, стоимость которой можно уточнить у онлайн консультанта, является наиболее распространённым вариантом операции у пациентов с распространённым раком лёгкого или бронхоэктатической болезнью.
По объёму анестезии:
- Операция под общей анестезией – наиболее распространённый вариант проведения пневмонэктомии. Изначально анестезиолог вводит миорелаксанты, облегчающие перевод пациента на аппарат искусственной вентиляции лёгких. После вводит эндотрахеальную трубку, через которую подаётся наркозная газовая смесь (кислород + закись азота).
- Вмешательство под эпидуральной торакальной анестезией – проводится в случае ряда противопоказаний к общему наркозу (например, жировая эмболия), или если пациент имеет декомпенсированные заболевания со стороны сердечно-сосудистой системы. Также используется при выполнении «малых» операций – резекции лёгкого, лобэктомии, установки дренажа.
По объёму операции:
- Сегментарная резекция – выполняется с использованием эндоскопического оборудования, при различных ограниченных новообразованиях (неосложнённые кисты) и очаговых поражениях.
- Лобэктомия – удаление доли лёгкого. Проводится в случае распространённого гнойно-воспалительного процесса, кистозном перерождении альвеолярной ткани при бронхоэктазах и опухолевом процессе без признаков регионарного метастазирования.
- Расширенная пневмонэктомия – чаще всего выполняется через «открытый» доступ. Производится тотальное удаление лёгкого с формированием изолированной культи бронха. Часто сочетается с интраплевральной химиотерапией (при раке лёгкого) или антибиортикотерапией (гнойно-воспалительные заболевания, аспергиллёз, туберкулёз)
После изучения истории болезни и данных исследований (лабораторные тесты, бронхоскопия, КТ, МРТ) операционная бригада составляет план операции и реабилитационных мероприятий.
Как проводится операция по удалению лёгкого
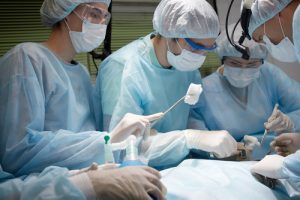 После придания пациенту необходимого для операции положения (на спине или на боку с отведённой рукой) анестезиолог подаёт наркоз. Если операция проводится под общей анестезией и планируется тотальное удаление легкого (в Израиле отзывы об этой операции самые положительные) – интубация выполняется посредством установки вентиляционной трубки в бронх здорового лёгкого. Эта мера «выключает» поражённый орган из респираторного тракта и приводит к физиологичному уменьшению его объёма.
После придания пациенту необходимого для операции положения (на спине или на боку с отведённой рукой) анестезиолог подаёт наркоз. Если операция проводится под общей анестезией и планируется тотальное удаление легкого (в Израиле отзывы об этой операции самые положительные) – интубация выполняется посредством установки вентиляционной трубки в бронх здорового лёгкого. Эта мера «выключает» поражённый орган из респираторного тракта и приводит к физиологичному уменьшению его объёма.
Далее осуществляется доступ к лёгким, посредством введения эндоскопического оборудования или формирования «открытого доступа». После выполняется непосредственное вмешательство на тканях лёгкого – резекция или тотальное удаление. Если обнажается просвет бронха – формируется герметично изолированная культя бронха. Хрящевая ткань ушивается с помощью танталовых скоб и герметизируется с помощью биоразлагаемого пластыря Tachocomb. Эта мера предотвращает развитие свищевых ходов и минимизирует риск «раскрытия» культи хряща под давлением вдыхаемого воздуха.
По завершению вмешательства операционная рана ушивается: костные фрагмент скрепляются танталовыми скобами, мягкие ткани фиксируются рассасывающимся шовным материалом. В грудной полости фиксируется дренаж на период 3-9 дней, пациент переводится в палату интенсивной терапии.
Реабилитация после пневмонэктомии
В послеоперационном периоде выделяют три главных направления в реабилитации:
- Профилактика обструкции и застойных явлений с помощью небулайзера. Пациент получает смесь препаратов разжижающих и облегчающих отхождение мокроты за счёт ингаляций лекарственного аэрозоля.
- Коррекция гемодинамических нарушений – профилактика гипертензии в малом кругу кровообращения и аритмий производится за счет курсового приёма антигипертензивных и кардиотрофических препаратов.
- Восстановление адекватной вентиляции – пациент занимается выполнением дыхательной гимнастики при непрерывной кислородной поддержке – 40% увлажнённый кислород, подающийся через назальный катетер.
Удаление легкого в Израиле: цена
Несмотря на высокий уровень оказания медицинской помощи стоимость пневмонэктомии в Израиле на 30-50% ниже, чем в клиниках аналогичного уровня стран Европы, Азии и США. В среднем, общая стоимость диагностических исследований при пульмонологических заболеваниях составляет 1300-2100 долларов, а цена на эндоскопическую пульмонэктомию под общей анестезией начинается от 4700 долларов.
Опишите свою медицинскую проблему круглосуточному онлайн консультанту и узнайте, как проводится пневмонэктомия в Израиле, цены на эту операцию и сроки реабилитации после вмешательства.





